
A.
O CO JDE V CHIRURGICKÉ ONKOLOGII
Obecný přehled
B. PROXIMÁLNÍ LÉZE
Chirurgická pneumoonkologie časné bronchiální léze. Příspěvek CBC
C. DISTÁLNÍ LÉZE
Chirurgická pneumoonkologie časné parenchymové léze. Příspěvek CBC
D. TEZE
Concept B CZ
E.
MULTIDISCIPLINÁRNĚ K OPTIMÁLNÍM VÝSLEDKŮM ČASNÉ PÉČE
V PNEUMOONKOLOGII.
A.
Část obecná: O CO JDE V CHIRURGICKÉ ONKOLOGII
Teodor Horváth
Úvod
Onkochirurgie patří mezi nejkomplexnější dovednosti. Její
existence podporuje oprávněnost konceptu jednoty poznání. Není
příběhem o zlatých rukách. Je mnohem atraktivnější. Zahrnuje
delikátní nakládání s cílovými tkáněmi, orgány i s celou bytostí
pacienta. Souzní v ní poznání mnohovrstevné pestrosti biologických
nádorových procesů kategorizované medicínou a dalšími vědami,
přírodními i humánními, s důležitou účastí technologií, s
nezanedbatelnými rolemi intuice a empirie – včetně práce rukou. Je
tvárněna zpětnými vazbami vlastními chirurgii a interně v nejširším
slova smyslu, statistikou, ekonomií, sociologií a zřejmě i
politikou.
Onkochirurg je svébytným článkem pestrého společenství razantně
angažovaných v zápase se smrtící nemocí. Ví, že řetěz má sílu
nejslabšího článku, protože chirurgie je týmová práce par
excellence. Ve sférách, v nichž pesimista pláče, je to horší, než
vůbec chci vědět, kde optimista bezelstně naráží na novou lstivou
výzvu nemoci, má se jako realista vždy znovu rozpamatovat na
tajemství úspěchu – jeden za všechny, všichni za jednoho –
zařizovat věci podle toho a řetěz je náhle k nepřetrhnutí...
Jednotlivé kapitoly onkochirurgie existují o sobě – zároveň,
nezávisle, na stejné hladině důležitosti – bez nadřazenosti nebo
podřazenosti, bez splývání nebo rozdělování – tvoříce jediný
integrální celek charakterizovaný vysokou odlišností a hlubokou
rovností svých složek. Přestože každá z nich reprezentuje
specifickou problematiku, onkochirurgií jsou všechny. Ty kapitoly
jsou čtyři.
Definujme je:
I. Chirurgie premalignity
II. Léčba „chirurgického“ stadia nádorového onemocnění
III. Chirurgie místně pokročilého onemocnění: paliace, sanace,
devitalizace, metaintervence
IV. Chirurgická léčba metastatického onemocnění:
IV. a – chirurgie solitární metastázy se strategií identickou
s kapitolou II
IV. b – chirurgie generalizované nemoci, řešící lokální problém
celkového dosahu se strategií podobnou sanačním a paliativním
procedurám kapitoly III
I. Chirurgie premalignity
Odstranit ložisko dříve, než vznikne rakovina, zní motto první
kapitoly. a) Pokročilé premaligní změny znamenají riziko vzniku
rakoviny ve tkáni. Bioptický průkaz těžké dysplazie nutí uvažovat
přítomnost malignity v daném ložisku s veškerým příslušným
chirurgickým režimem práce. b) Jiný scénář představují lehké anebo
střední těžké premalignity, v dané chvíli
klinicky nevýznamné. Jejich biologický vývoj v dalším období bývá
těžké odhadnout, zvláště u časnějších záchytů. V této souvislosti se
musíme vyrovnat s dilematem overdiagnosis / overtreatment verus
underdiagnosis / undertreatment. c) Pojem overdiagnosis představuje
klinicky irelevantní/bezvýznamnou diagnózu, která nevyžaduje žádnou
léčbu, čili léčba takového nálezu by byla nadbytečnou –
overtreatment – jak praví obecně užívaný terminus technicus. d)
Underdiagnosis naproti tomu zahrnuje všechny druhy podcenění nálezu
zpravidla ve spojení s nedostatečnou léčbou – undertreatment – se
všemi příslušnými následky. Rozhodování nebývá lehké, ale
chirurgická empirie principiální recept zná: Je lépe operovat
zbytečně, než pozdě. Obecným příkladem budiž diagnóza tak „prostá“
jako je appendicitis; speciálním pak plicní mincová léze.
II. Léčba „chirurgického“ stadia nádorového
onemocnění
Předoperační poradenství v nejširším smyslu slova znamená nabídnout
a získat všechny příslušné informace dříve, než získáme informovaný
souhlas pacienta: a) komunikovat s nemocnou / nemocným respektujíce
všechny její / jeho osobní (fyzické, psychické a spirituální),
rodinné, profesní a sociální zvláštnosti. b) pěstovat stálé úzké
vztahy se všemi specialisty zobrazovacích a interních metod
příslušných orgánových systémů – klinickými a radiačními onkology,
patology, atd., s cílem nalézt optimální, obecně platné a speciálně
přijatelné řešení. Teprve poté následují: c) stanovení vlastní
chirurgické strategie d) objasnění obecné organizace chirurgického
řešení a speciálních detailů týkajících se konkrétního pacienta e)
to vše v souladu s nejnovějším vývojem na poli chirurgického poznání
jako conditio sine qua non. Zbývá konstatovat, že strategie soudobé
onkochirurgie zpravidla doporučuje na prvním místě uvažovat nejmenší
možný, biologicky přijatelný radikální výkon s dostatečným
bezpečnostním lemem zdravé tkáně ve spojení s příslušnou regionální
lymfadenektomií en bloc – vyjádřený termínem kurativní resekce.
III. Chirurgie místně velmi pokročilého
onemocnění: paliace, sanace, devitalizace, metaintervence
Třetí kapitolu představuje
velmi heterogenní skupina chirurgických zákroků se společným
jmenovatelem: lokálně značně pokročilé, radikálně převážně
neřešitelné onemocnění. Procedury figurující v této kategorii
reprezentují šance na důstojné dožití pro nevyléčitelně nemocné se
zlepšením kvality života. Výjimečně mohou být kvalifikovanou snahou
o jeho radikální řešení, byť v řadě ohledů blízkou extrému.
1) Paliativní – jejichž
klasickými příklady jsou: obejití inoperabilní překážky pasáže GIT
entero-enteroanastomózou, rekanalizace bronchu obturovaného
nádorovou masou, či arteficiální výztuha ureteru komprimovaného
tumorem.
2) Sanační – odstraňující
nekrotické masy tumorů mohutné sekrece, pronikavého zápachu, hrozící
vykrvácením, a to (někdy) i navzdory generalizaci nádoru.
3) Devitalizační –
pokoušející se o řešení rozsáhlých inoperabilních nádorů přerušením
jejich cévního zásobení. I když je argumentace přívrženců
devitalizace z onkologického hlediska v některých směrech neúplná,
výsostně chirurgický étos ji upřít nelze. Stejně jako
metaintervenci. Jistě za předpokladu nil nocere. Zatímco indikace
paliace a sanace jsou
více-méně jasné, devitalizace
stále představuje enfant terrible.
4) Radikální zákrok ve
vybraných případech lokálně extrémně pokročilé nemoci s lege artis
vyloučením jejich vzdálených projevů představuje relativní novum.
Vyžaduje transanatomickou technickou ekvilibristiku často s využitím
(auto)transplantace anebo arteficiálních materiálů pro náhradu
infiltrovaných magistrálních struktur. Je speciální záležitostí
ostřílených i v sehraných týmech špičkových center. Má zastánce i
odpůrce. Indikace jsou individuální. V podstatné argumentaci se zde
setkávají technická realizovatelnost s biologickou oprávněností.
Vnitřní napětí tohoto typu počínání lze snad vyjádřit pojmem
metaintervence.
Zásadním a globálním motivem
také této kapitoly je prodloužení života a zlepšení jeho kvality
s postojem, nikoliv formálním (!), důležitým v jakémkoliv stadiu
onemocnění: pomoc je možná. Nejtragičtější vyjádření neporozumění
našemu povolání a za žádných okolností neutuchajícího plného
nasazení onkochirurgie zní: Chirurg nevěděl, co má dělat.
IV. Chirurgická léčba metastatického
onemocnění
-
Přístup k léčbě solitárních, metachronních snad ještě více než
synchronních, metastáz připomíná strategii druhé kapitoly
onkochirurgie – čili měl by představovat kompletní resekci s
kurativním záměrem. Jiní soudí na vhodnost prosté excize léze.
Validní data chybí, takže východisko směrem dolů není
automaticky omluvitelné a každý případ nutno posuzovat
individuálně ve všech daných souvztažnostech.
-
Chirurgie
generalizovaného nádoru, kupříkladu laserová exstirpace deseti
plicních metastáz sarkomu anebo radiofrekvenční ablace pěti
metastatických ložisek v játrech v rámci zmenšení nádorové masy,
například před perfuzní chemoterapií, zůstávají otevřené. Mají
své obhájce i protivníky. Tato kategorie zahrnuje též paliativní
abdominocentézu pro nádorový ascites, či talkáž interpleurálního
prostoru pro metastatickou pleurální efuzi, jež se jindy řadí k
výkonům předchozího (třetího) oddílu v rámci chirurgické paliace
projevů lokálně pokročilé rakoviny příslušných orgánů.
Závěr
Žádná kolektivní autorita specializované indikační komise z beder
chirurgického lidu, respektive z jakéhokoliv řadového chirurga,
osobní zodpovědnost za aktuální léčbu šitou na míru pacientovi –
dnes se říká personalizovanou – nesejme. Kolikrát se musíme
definitivně rozhodnout až v nejdramatičtějším okamžiku operace. V
tomto smyslu, a v souladu se vším výše uvedeným, je chirurg tedy
nejenom pokornou součástí rozhodovacího řetězce, ale jako výkonný
článek je nezávislý. Čím více je erudován, tím je nezávislejší a
svobodnější činit přiléhavá rozhodnutí. Byť někdy nosí kůži na trh
právě proto, že ví, nikoliv proto, že by nevěděl. To jej neoslabuje.
Posiluje. Chirurgie nikdy neznamenala defenzivu. Chirurgie, cheir
ergein, znamená mimo jiné informovanou, tedy zdrženlivou, ale
pevnou a činorodou odvahu konat.
©C11_1_th
B.
Část speciální: CHIRURGICKÁ PNEUMOONKOLOGIE ČASNÉ NEMOCI
PROXIMÁLNÍ LÉZE - PŘÍSPĚVEK CBC - SOUHRN
Podklad: Charakteristiky morfologie plicní karcinogeneze in vivo za
použití autofluorescenční bronchoskopie ( Schema 1).
Pacienti a metody:
V jednoročních intervalech prováděná bronchoskopie u osob (n = 361)
s vysokým rizikem vzniku rakoviny plic Systémem autofluorescenční
endoskopie SAFE-1000 Pentax v období dvanácti let (1999-2010).
Modalita s bílým světlem (WLB) i autofluorescenční bronchoskopie
(AFB) byly prováděny při jednom vyšetření. Histologie byla studována
v hematoxylin-eosinovém barvení. Imunohistochemicky byly stanoveny
p21 a ki67.
Výsledky:
Je definováno jedenáct morfologických jednotek
bronchiální premalignity. Ty jsou rozděleny do dvou tříd: I.
Povrchně se šířící léze (Superficial Spreading Lesion) – neviditelné
(rozumí se v bílém světle neviditelné) 1/ neviditelný ostrůvek
(invisible islet) a 2/ skvrna (spot), 3/ ostrůvek zarudnutí (redness
islet) a 4/ zarudlá skvrna (redness spot) 5/ pavoučková léze
(spider), 6/ edematozní a ztluštělá slizniční řasa (swollen and
thickened mucosal fold), 7/ granulární léze (granular lesion), 8/
smíšená léze (mixed lesion); a II. Protruzní léze (Protruding
Lesion) – 9/ nodulární (nodular), 10/ bradavičnatá (wart-like), 11/
polypoidní (polypoid). Povrchově se šířící léze mají vysokou
variabilitu. Zdrsnění v bílém světle a ohraničené skvrny na povrchu
léze v autofluorescenci signalizují rizikový vývoj směrem k maligní
transformaci. Nepravidelné okraje léze (hvězdicové nebo pavoučkové
formace jsou důležitým znamením pokročilé léze. Povrchově se šířící
léze s ostrým ohraničením představují histologicky časný premaligní
proces. Protruzní léze s hladkým povrchem v bílém světle (WLB) a
nízký pokles intenzity autofluorescenčního signálu nejsou rizikové.
Protruzní léze s hladkým povrchem a hlubokým poklesem
autofluorescence jsou charakteristické pro rizikové léze vyvíjející
se směrem k malignitě anebo jsou již malignitou. Bradavičnatý povrch
protruzní léze charakterizuje rizikovou premalignitu.
Zvláštní pozornost je věnována pojmům klinicky
nadhodnocené (bezvýznamné) diagnózy (overdiagnosis) a nedoceněné
(podhodnocené) diagnózy (underdiagnosis) v závislosti na časovém
průběhu (viz Schéma 2). Obecně jsou definovány tři druhy lézí – bez
ohledu na jejich vzhled tj. povrchově se šířící anebo protruzní – a
to:
1/ klidová Q léze, onkologicky nedůležitá, v průběhu
času mizející
2/ ambivalentní A léze nejisté biologické povahy vybízející
k pečlivému sledování a
3/ PP léze čili přetrvávající riziková ložiska dysplazie
s proliferací, vyžadující hloubavou klinickou strategii.
Závěr:
Předpokladem detekce časné premalignity s rizikem
maligní transformace je užívání nízké intenzity osvětlení a mírné
amplifikace autofluorescenčního signálu. Část pokročilých
premaligních lézí je rozeznatelná prostým okem.
Klíčová slova: Autofluorescence, bronchoskopie, karcinogeneza,
morfologie.
Schéma č. 1. Princip
detekce bronchiální dysplazie
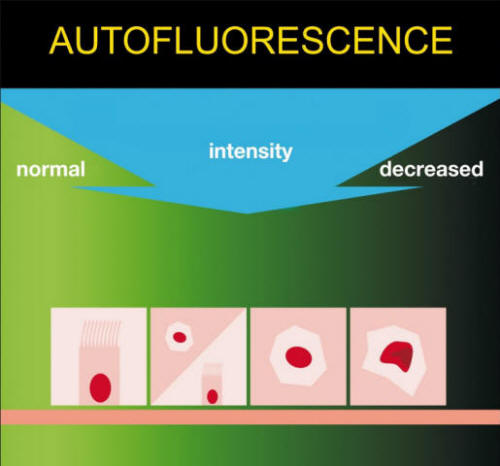
© Ján Otradovec
Schema č. 2
Overdiagnosis a Underdiagnosis
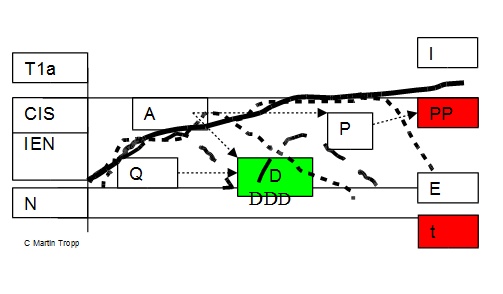
N –
normální epitel IEN – dysplasia CIS – carcinoma in situ
T1a –
povrchní nádorová léze t – čas E – epiteliální stadium nemoci
I –
intersticiální stadium nemoci
Léze:
P –
proliferativní
A –
ambivalentní
Q –
klidová
PP – perzistující
proliferativní riziková léze D
– mizející léze
C.
Část speciální: CHIRURGICKÁ PNEUMOONKOLOGIE ČASNÉ NEMOCI
DISTÁLNÍ LÉZE - PŘÍSPĚVEK CBC - SOUHRN
Podklad: Počátky české etapy plicní segmentektomie pro nádor.
Pacienti a metody: V rámci 5127 dispenzárních prohlídek byla v
letech 1999 – 2008 u dvaceti osob z vysoce rizikové skupiny (n=305)
detekována plicní opacita suspektní z rakoviny plic bez zvětšení
lymfatických uzlin na CT vyšetření. Prokázaná nemalobuněčná plicní
rakovina a nádory nejisté histologie průměru do 20mm byly indikovány
k segmentektomii (Obr. 1). Hranice průměru ložiska metastatického
nádorů byla 30mm. Bylo provedeno 21 operací dle Overholta.
Histologie byla stanovována hematoxylin- eozinovým barvením a
imunohistochemicky.
Výsledky: Histologie prokázala 9 nemalobuněčných plicních
karcinomů, 6 metastáz
a 6 benigních lézí. Pooperačně nebyla zjištěna ani lokální recidiva
ani postižení regionálních mízních uzlin v žádné ze dvou skupin
nádorových lézí s mediánem věku 63 let (rozsah 45-79) a s mediánem
sledování 35 měsíců. Nebyl zaznamenán žádný případ perioperační
30-denní mortality. Objevilo se šest vzdálených metastazování, ve
třech případech NSCLC a u třech pacientů s metastázami
extrapulmonálního nádoru. Pět pacientů s nádorom zemřelo, tři
z nich na generalizaci nemoci, dvě úmrtí s nádorem nesouvisely.
Segmentektomovaní pacienti s nemalobuněčnou plicní rakovinou
představují 1‰ českých nemocných operovaných pro rakovinu plic
v daném období .
Závěr: Zdá se, že plicní segmentektomie spojená s regionální
lymfadenektomií je přijatelné lokální i celkové řešení časného
onemocnění NSCLC i plicního metastazování mimoplicní rakoviny. Je
potřebná široká multidisciplinární spolupráce soustředěná na časné
stadium nemoci.
KLÍČOVÁ SLOVA: Plicní nádor, segmentektomie, lymfadenektomie.
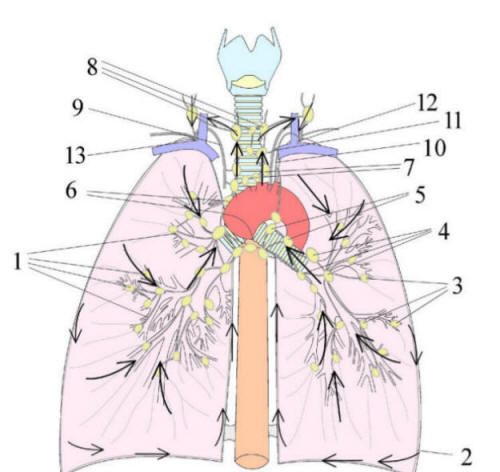
Obr. 1. Chirurgické schéma plicního segmentu
© Marek Malik
Legenda:
1 intersegmentální plicní žíla
2 intrasegmentální plicní žíla
3 subpleurální plicní žíla
4 segmentální plicní arterie
5 segmentální mízní uzliny
6 subsegmentální lymfatika
7 segmentální průduška
8 intersegmentální prostor
9 viscerální pleura
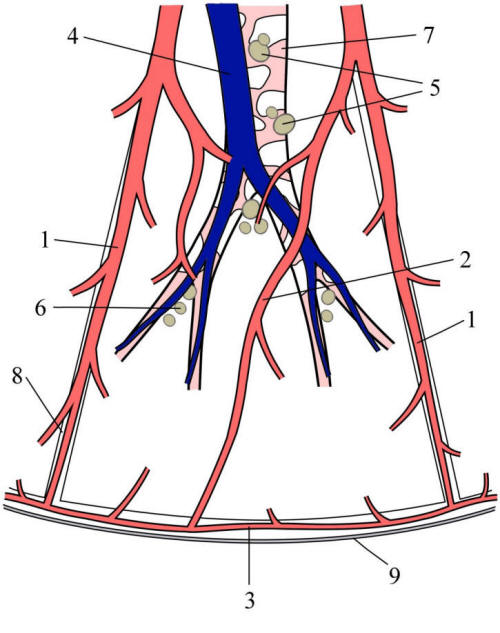
Obr. 2. Schéma
hrudních lymfatik IASLC
© Marek Malik
Legenda:
1 dolní krční, supraklavikulární a jugulární
2 2L paratracheální horní vlevo 2R paratracheální horní
vpravo
3 3a prevaskulární 3p retrotracheální
4 4R dolní paratracheální vpravo 4L dolní paratracheální
vlevo
5 subaortální (aortopulmonální okénko)
6 paraaortální (vzestupná aorta, nebo frenické )
7 subkarinální
8 paraesofageální
9 plicního ligamenta
10 hilové
11 interlobární
12 lobární
13 segmentální
14 subsegmentální
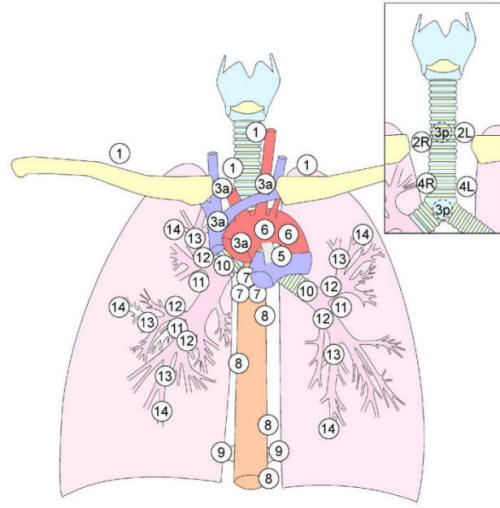
Obr. 3. Anatomické schéma proudění
lymfy v plicích a mezihrudí.
© Marek Malik
Legenda:
1 Lymphatica pulmonales profunda
2 Lymphatica subpleurales
3 Nodi lymphatici pulmonales
4 Nodi lymphatici bronchopulmonales
5 Nodi lymphatici hilares
6 Nodi lymphatici tracheobronchiales
7 Nodi lymphatici paratracheales inferiores
8 Nodi lymphatici paratracheales superiores
9 Truncus bronchomediastinalis dexter
10 Truncus bronchomediastinalis sinister
11 Ductus thoracicus
12 Angulus venosus sinister
13 Angulus venosus dexter
D.
TEZE
Rakovina plic – preventabilní nemoc. Chirurgický pohled.
Concept B CZ Horváth T. & Horváthová M.
I. Úvod
Nádory plic se vyskytují ve dvou anatomicky odlišných
prostředích – v centrálních dýchacích cestách (proximální léze) a
v plicní tkáni (distální léze).
To vyžaduje rozdílné diagnostické a terapeutické nástroje.
Diagnostickou modalitou proximální léze je bronchoskopie. Distální
lézi detekují zobrazovací metody RTG a výpočetní tomografie. Klíčové
postavení v prevenci mají epidemiologie a hygiena. Nejefektivnější
léčebnou metodou je chirurgie.
U proximální léze se část léčebné metodiky překrývá
s terapeutickou bronchoskopií, její větší části patří doméně
chirurgie. U distální léze je ryze chirurgická. Aby mohla být
účinnou, potřebuje exaktní diagnostiku zobrazovací, endoskopickou,
histologickou. Čím lépe jsou tyto metody do onkochirurgie
integrovány (rozuměj čím více je plicní onkochirurg integrován do
oborů nejbližších své profesi), tím více se ona sama blíží
optimálnímu řešení nálezů s ohledem na kategorie časně
diagnostikované léze: premaligní, primární anebo sekundární plicní
malignity.
Endoskopicky diagnostikovatelná premalignita má řadu
morfologických projevů, ale pouze tři biologické varianty:
1/ rizikovou proliferující dysplazii 2/ ambivalentní
intraepiteliální lézi časem progredující do rizikové dysplazie anebo
regredující k normě 3/ přechodnou klidovou formu, která spontánně
mizí. Dlouhodobé pozorování vývoje in vivo detekovaných lézí pomáhá
dešifrovat a oddělit klinicky bezvýznamný nález od významného. Po
nabytí určité zkušenosti předchází podcenění iniciálních
asymptomatických projevů závažného vývoje – underdiagnosis – anebo
jejich přecenění – overdiagnosis – a tím i léčbě zbytečné –
overtreatment – anebo nedostatečné, tj. undertreatment.
Endoskopicky diagnostikovaná malignita je léčena převážně
chirurgicky Technicky a biologicky operabilní nádorové procesy jsou
předmětem rutinní pneumochirurgické snahy o radikální řešení v
„chirurgickém“ stadiu nádoru konkrétními technikami plicních resekcí
v optimální konstelaci radikální anatomické resekce s dostatečným
bezpečnostním lemem zdravé tkáně doplněné o regionální
lymfadenektomii.
Chirurgie periferních nodularit se potýká se stejnými
otázkami relevance anebo irelevance diagnózy ve smyslu over/under–diagnosis
a tím i medicínské oprávněnosti intervence včetně aspektu časového
skreslení (lead-time bias) charakteristik pooperačního přežívání: a
to jednak v souvislosti s neagresivními vlastnostmi části
diagnostikovaných periferních lézí a jednak s postavením míznic
v šíření agresivnějších forem nádorů.
Metastazektomii léze lze provést radikálně anatomicky
včetně příslušné lymfadenektomie anebo neatomicky a bez
lymfadenektomie. Známé dilema over/under–treatment je nastoleno i
zde. K (ne)doporučení lymfadenektomie
u plicních metastáz přímé argumenty schází. Část nepřímých
podkladů před jejím paušálním odmítnutím varuje.
Specifická lymfadenektomie je podle současné ESTS směrnice a
IASLC doporučení nedílnou součástí kurativní plicní resekce NSCLC.
Předpokladem pro jednotný postup je IASLC mapa plicních a
mediastinálních lymfatik.
II. Proximální léze
Za použití systému autofluorescenční bronchoskopie SAFE-1000
Pentax jsme se
periodickým vyšetřováním smíšené pilotní kohorty osob s vysokým
rizikem vzniku rakoviny plic několik let seznamovali se spektrem
optických a morfologických projevů bronchiální intraepiteliální
neoplazie (dysplazie).
Popsali jsme dvanáct morfologických jednotek. Jsou začleněny
do šesti skupin. Představují tři výše uvedené způsoby biologického
chování. Výsledkem tohoto snažení bylo zjištění, že přetrvávající
léze jeví známky proliferace. Je tedy riziková. Proto je moudré,
nikoliv zbytečné, ji odstranit.
III. Distální léze
Kulturu plicní segmentektomie pro periferní nádory do 20
milimetrů v průměru ve spojení se spádovou lymfadenektomií krátce po
vědeckém přijetí její filozofie pěstujeme překvapivě ještě i dnes
jako jediný subjekt ve státě. To vysvětluje její podíl ve výši
jednoho promile z pneumoonkochirurgické operativy v České republice
za sledované desetileté období 1999-2008. Obecnou fakultativní
onkochirurgickou indikací plicní segmentektomie pro primární
nemalobuněčný plicní karcinom je malý periferní tumor do 2 cm
v průměru s lemem zdravé tkáně větším než 1 cm za předpokladu
normálního předoperačního nálezu na CT zobrazení plicních a
mediastinálních lymfatických uzlin a jejich onkologicky negativní
histologie. Nálezy jsme diagnostikovali sami. S mediánem sledování
35 měsíců nebyla zaznamenána žádná lokální recidiva. Limit tumoru
metastatické nemoci jsme stanovili na 30 mm. Mediastinální a plicní
mízní struktury jsme rozlišovali podle Narukeho, nyní pracujeme
podle IASLC mapy lymfatik která je dnes společným schématem obecné
platnosti. IASLC
klasifikace popisuje 14 stanic rozdělených do 5 kategorií a 7 zón:
Supraklavikulární zóna # 1 NODI SUPRACLAVICULARES; Horní zóna #
2,3,4; NODI MEDIASTINALES SUPERIORES AP zóna NODI AORTALES # 5,6;
NODI MEDIASTINALES INFERIORES Subkarinální zóna # 7; Dolní zóna #
8,9; N1 NODES Hilová / Interlobární zóna # 10,11; Periferní zóna
12,13,14;
IV. Východisko k tezi
Optimální přístup k primární rakovině plic představuje
primární, sekundární a terciární prevence soustředěná na rizikové
skupiny ve spojení s časnou diagnostikou, léčbou a celostně pojatou
dlouhodobou dispenzární péčí. Takové následné prohlídky mají též
potenciál k odhalení synchronních nebo metachronních
extrapulmonálních duplicit i metastatického postižení plic
mimoplicními malignitami. Odhalují a pomáhají řešit i neonkologické
nemoci.
Jde o složitou, a velmi zajímavou věc: na samém obzoru plného
nasazení se počíná črtat paradigma kurativy plicní rakoviny.
V. Teze
SOUSTŘEDĚNÍ DETEKCE NA PŘÍSLUŠNÉ KATEGORIE OSOB Z RIZIKA
VZNIKU NÁDORU PLIC S ČASNOU LÉČBOU NÁLEZŮ PŘINESE PRODLOUŽENÍ
PŘEŽÍVÁNÍ, ZLEPŠENÍ KVALITY ŽIVOTA, FINANČNÍ ÚSPORU V SYSTÉMU
ZDRAVOTNÍHO POJIŠTĚNÍ A MNOHOSTRANNÝ OSOBNÍ, RODINNÝ, PROFESNÍ A
SPOLEČENSKÝ PROFIT.
E.
MULTIDISCIPLINÁRNĚ K OPTIMÁLNÍM VÝSLEDKŮM ČASNÉ PÉČE
V PNEUMOONKOLOGII.
Teodor Horváth
VYMEZENÍ PROBLEMATIKY
Jednou ze stěžejních oblastí pneumoonkologie je časná
diagnostika a léčba. Poznatky z relativně uzavřeného mikrokosmu
časné rakoviny plic jsou hledány, prověřovány a tříděny v kooperaci
histologie, pneumologie, radiologie a onkochirurgie. Jejich základem
je poznání získané výzkumem rizikových skupin. Porovnáním výsledků
získaných různými metodami a/nebo se stavem v nerizikové populaci
jsou definovány odlišnosti. Prověřené informace představují
racionální podklad pro návrhy úprav standardních klinických postupů.
PNEUMOONKOLOGICKÁ HISTOLOGIE
Mnohaetapový proces vzniku plicního adenokarcinomu (ADL) -
adenocarcinogenesis - dokládá mapováním alelické nerovnováhy
vybraných 25 genů Masayuki Nogutchi.
Na závěrečném posunu od adenocarcinoma in situ (AIS)
k časnému invazivnímu adenokarcinomu (EIA) významně participuje
abnormální demetylace stratifinu (SFN).
Periferní ADL je CT vyšetřením často zachycen pod obrazem
tzv. opacity mléčného skla (GGO). Na kontroverzní oblasti klinického
nakládání s opacitou mléčného skla v pestré variabilitě projevů
jejich tří základních forem: typického vzezření mléčného skla;
mléčných lézí obsahujících solidní porce; a kompaktních solidních
lézí se soustřeďuje Kavita Garg, korelujíc histologii s HRCT
zobrazením. Vyzývá k multidisciplinární spolupráci s cílem vytvoření
obecně použitelné směrnice. Podobná volání zaznívají z nejrůznějších
stran, než aby mohla být pokládána za náhodná. Dalšími příklady
nutné multidisciplinární spolupráce jsou odlišování biologického
chování jednotlivých forem nemalobuněčné plicní rakoviny (NSCLC) tj
dlaždicobuněčné plicní rakoviny (SQL) od ADL, jejich smíšených typů,
karcinoidu (CAT) i dalších plicních neuroendokrinních tumorů (PNET),
přesné vymezení méně a vysoce agresivních forem malobuněčné plicní
rakoviny (SCLC), velkobuněčných PNET a jejich souvisu s kouřením. To
vše viděno skrze výtěžnost bronchologie, radiologie, aspirační
cytologie, malých nebo větších bioptických vzorků, či definitivní
imunohistochemické diagnózy z chirurgického resekátu. Záležitost
horizontální integrace není tedy otázkou pouze několika institucí,
ale obecným jevem. Byť je jasné, že solidní úrovně v řešení této
otázky zřejmě nedosáhnou ti, což mají jiné problémy, než složité
případy.
Nález SD/CIS kdekoliv v bronchiální sliznici upozorňuje na
potenciální výskyt SQL v jiné plicní lokalitě. Léze samotná se s
pravděpodobností kolem 80%, díky početným abnormalitám, čítajícím
nejméně dvacet genetických a epigenetických alterací, pestré
chronologie a kinetiky, vyvine do 2-3 let v dlaždicobuněčný plicní
karcinom. Tak soudí Sylvie Lantéjoul a pokračuje popisem vývoje ADL
od preinvazivní atypické alveolární hyperplazie (AAH) v typické CT
podobě opacity mléčného skla (pure GGO), vyžadující pouze pečlivé
sledování, k adenocarcinoma in situ (AIS) tj. ex-bronchioloalveolárního
karcinomu (BAC) až k mikroinvazivním formám periferního ADL,
nejčastěji v podobě non-solidní CT opacity v její pestré
variabilitě. Na jejich biologickém dešifrování se podílí jak Západ (
Keith M. Kerr, Wiliam D. Trawis), tak Východ (M. Noguchi). Nejnověji
s tím, že mucinozní adenokarcinom plic je pravděpodobně samostatná
nozologická jednotka.
Šíře histopatologického záběru nebrání jednoduchému návodu na
postup, jenž potřebuje chirurgie. Naopak, umožňuje jej. Každá
přetrvávající GGO s vývojem směrem k non-solidnímu vzezření je
indikací k chirurgickému řešení.
Difuzní intersticiální proliferativní hyperplazie
neuroendokrinních buněk (DIPNECH) je samostatnou kapitolou
histologie preinvazivní léze, jenž je prekurzorem karcinoidu.
Některé známky této léze přivádějí i zkušené patology do pokušení
pokládat ji za předstupeň malobuněčného karcinomu plic (SCLC), byť
možná pouze některých jeho forem. Je to u těch agresivních nebo
mírnějších, jak na ně klinická pozorování upozorňují? Neví se.
Otázka je předmětem ostrých debat (berme je pozitivně) i předmětem
studia (berme jej vážně).
BRONCHOLOGIE
Je na klinickém poli časného nádoru plic zastoupena
autofluorescenční bronchoskopií (AFB). Je autofluorescence důležitým
diagnostickým nástrojem, anebo není? Převažují časové, ekonomické a
technologické limitace metody nad jejím klinickým přínosem?
Nepřevažují. AFB je specifickým nástrojem určeným k upřesnění
minimálně invazivní diagnostiky nebo léčby včetně dispenzární péče
v rizikových skupinách, u pacientů s vícečetnými lézemi, jak
synchronními tak metachronními. Vyžaduje technické zdokonalení? Ano,
vyžaduje. Prochází vývojem, tak jako každá jiná metoda, soudí Eric
Edell.
ZOBRAZOVACÍ METODA V KLINICKÉ SYNTÉZE
Důležitou zprávu o nedávno zveřejněných výsledcích klinické
studie National Lung Screening Trial (NLST) financované National
Cancer Institute Spojených států připomíná John K. Field: Claudia
Henschke se spolupracovníky prokázali 20% snížení mortality plicní
rakoviny a 7% snížení celkové mortality na základě pravidelného
ročního vyšetření nízkodávkovou výpočetní tomografií (LDsCT – low
dose spiral computed tomography) prováděného v rizikové skupině
bývalých a stávajících kuřáků kouřících třicet a více let
v porovnání s vyšetřením standardním sumačním snímkem plic.
Komentář Giulie Veronesi mluví dostatečně výřečně ke
všem: příznivcům, odpůrcům metody i k nerozhodným: „Hypotéza
overdiagnózy je podminovaná“.
Blíže viz na www.nejm.org/doi/full/10.1056/NEJMoa1102873 (1)
anebo http://iaslc.technetrics.com/policies/statement-om-ct-screening
CHIRURGIE
Teoreticky i technicky má chirurgie v řešení časných lézí
jasno. Kurativu reprezentuje anatomická resekce s regionální
lymfadenektomií. Na úrovni zásad lze u malých tumorů do 20 mm
v průměru regulérně uvažovat segmentektomii , u větších je na místě
lobektomie. V chirurgickém defilé figurují klasické otevřené i
videoasistované postupy. Jejich arzenál je průběžně doplňován
vývojem v obou liniích. Akcentovaný je význam lymfadenektomie.
Nález nutno klasifikovat natolik přesně, nakolik je to možné.
Klasické procedury doplňuje TEMLA (transcervikální mediastinální
lymfadenektomie) Marcina Zielinskeho, vytvořivší předpoklady pro
plicní lobektomii cervikálním přístupem. V miniinvazivní linii se je
to VAMLA (videoasistovaná mediastinální lymfadenektomie) pěstovaná
zvláště týmem Martina Hürtgena. Řadí se k vyzkoušeným, ale stále
atraktivním novinkám.
Chirurgie je bezpečným, efektivním a ekonomicky přijatelným
léčebným nástrojem. Její zásadní výhodou je, že nabízí radikální
řešení. V záplavě molekulárně biologických dat by se chirurg mohl
lehce ztratit, kdyby se neorientoval jednou z nejosvědčenějších
praktik svého umění: lépe je operovat zbytečně, než pozdě.
Organizačně je stále co zlepšovat. Na příkladu distribuce
pneumoonkochirurgie ve Spojeném Království lze názorně demonstrovat
důležitost týmové práce, jak činí Kevin Wing Lan. Překvapuje, že 58%
britských nemocnic, v nichž se plicní chirurgie pěstuje má pouze
jednoho torakochirurga. Nepřekvapuje, že regiony s propracovanou
hierarchií od základní a nástavbové infrastruktury až ke špičkovým
centrům se sehranými týmy a širokým technickým zázemím mají lepší
perioperační i dlouhodobé výsledky.
Vývoj je na cestě k robotické pneumochirurgii v aktuálním
západním (Bernard Park, Kemp Kerstine) či východním (Hyun-Sung Lee)
podání. Nelze opomenout ani význam SBRT (stereotactic body radiation
therapy) jak jej v souborném náčrtu vymezuje Dirk De Ruysscher
zvláště u nemocných inoperabilních z funkčního anebo interního
hlediska a to i navzdory nedostatkům v argumentaci soubory
s neúplnou histologizací.
EPIDEMIOLOGIE
Příčiny plicní rakoviny nekuřáků (incidence cca 25%) jsou
málo prozkoumány. Na rozdíl od kuřáků je vyvolaná odlišnými
biologickými pochody. Preferuje ženskou populaci, zvláště v mladším
věku. Vzniká pravděpodobně též endemicky, například v některých
oblastech Číny. Je podmíněna genetickými determinantami i vlivem
životního prostředí, jenž jsou prostudovány pouze částečně nebo
vůbec prostudovány nejsou. Kromě radonu a azbestu figurují mezi
jejími příčinami hormony, viry, uhelný kouř a kuchyňské splodiny.
Připouští se klonální původ nemoci z jedné buňky i její non-klonální
geneze. Bližší objasnění těchto otázek vyžaduje další spojené úsilí
s mravenčí pílí. (2)
ZÁVĚR
V obvyklém zápolení neofilie s neofobií lze v pneumoonkologii
pozorovat, že revize starších názorů z nových zorných úhlů prospívá
poznání. Vytváří podmínky pro efektivní řešení dosud zdánlivě
neřešitelného. Jsme připraveni?
REFERENCE
1)
Reduced Lung-Cancer Mortality with Low-Dose Computed
Tomographic Screening The National Lung Screening Trial Research
Team N Engl J Med 2011; 365:395-409
2)
Supplement to Journal of Thoracic Oncology 2011;6 Book 1, 2.
ZKRATKY
AAH atypická alveolární hyperplazie
ADL plicní adenokarcinom
AFB autofluorescenční bronchoskopie
AIS plicní adenokarcinom in situ
BAC bronchioloalveolární karcinom (=AIS)
CAT carcinoid tumor / typický karcinoid
CIS carcinoma in situ
CT computer tomography / výpočetní tomografie
DIPNECH difuzní intersticiální proliferativní hyperplazie
neuroendokrinních buněk
GGO ground glass opacity / opacita mléčného skla
HRCT high resolution computer tomography / výpočetní
tomografie
s vysokým rozlišením
EIA časný invazivní adenokarcinom plic
LDsCT nízkodávková spirální výpočetní tomografie – low dose
spiral computed
NLST National Lung Screening Trial
NSCLC nemalobuněčná plicní rakovina
PNET plicní neuroendokrinní nádor
SBRT stereotactic body radiation therapy stereotaktická
radioterapie
SCLC malobuněčná plicní rakovina
SFN stratifin
SD těžká dysplazie
SQL dlaždicobuněčná plicní rakovina
TEMLA transcervikální mediastinální lymfadenektomie
VAMLA videoasistovaná mediastinální lymfadenektomie
nahoru
|





